Así como los factores recombinantes están perfectamente controlados debido a que éstos se preparan en el laboratorio, se modifican a conveniencia en cuanto a su eficacia, inmunogenicidad y vidas medias y con ello se controla de forma óptima su seguridad, los factores plasmáticos por el contrario dan sorpresas de vez en cuando y no precisamente halagüeñas y felices. Un dato importante a destacar a diferencia de los factores plasmáticos es que desde finales de los años 80` en que se utilizó el primer factor recombinante para el tratamiento de la hemofilia (ya hace casi 30 años) no se han producido efectos adversos secundarios ni leves ni fatales como ya ha sucedido en muchas ocasiones con los plasmáticos.
Esto es de alguna forma muy lógico ya que al ser los productos plasmáticos de origen humano, su contenido en cuanto a patógenos infecciosos puede variar en función de las variaciones en el ser humano. Y aunque hoy día los factores plasmáticos se analizan y se criban para todos los patógenos conocidos y para los que hay una prueba en sangre que así lo permite, siempre puede haber la posibilidad de que patógenos de los llamados emergentes puedan aparecer de forma súbita en la sangre de la cual se obtienen los derivados del plasma. Este hecho es de suma importancia en Salud Pública porque no se dispone de pruebas que los detecten por desconocer el patógeno. Pero en algunos casos como sucede con los priones (agentes causantes de la Enfermedad de Creutzfeldt-Jakob), se conoce mucho acerca de ellos, se aíslan de biopsias post morten, se conoce mucho acerca de su mecanismo de infección por ejemplo a través de la sangre [Douet, 2015], pero al encontrarse en cantidades muy bajas en sangre no existe una prueba lo suficientemente sensible que sea capaz de detectarlos en posibles pacientes asintomáticos y donantes de sangre.
La variante de la Enfermedad de Creutzfeldt-Jakob (vECJ) es un trastorno neurológico poco común que forma parte de un grupo de padecimientos conocidos como enfermedades priónicas, las cuales afectan tanto a seres humanos como a animales. Las enfermedades priónicas no tienen tratamiento hasta el momento, son progresivas y, en última instancia, mortales. La mayoría de los casos de la vECJ están relacionados con el consumo de ganado afectado por la encefalopatía espongiforme bovina (EEB), aunque se han reportado unos cuantos casos de transmisión a través de transfusión sanguínea. Los casos de la vECJ han ido disminuyendo desde su punto más alto, alrededor del año 2000. Sin embargo, existe la preocupación de que las personas que estuvieron expuestas al agente infeccioso causante de la vECJ pudieran presentar síntomas en diferentes momentos después de muchos años tras la infección, debido a su genotipo en el codón 129 que es un factor de mayor predisposición.
Recientemente [Federación Mundial de Hemofilia (World Federation of Hemophilia), 2016] se ha descrito en el Reino Unido un primer caso de la variante de la vECJ en un paciente genéticamente diferente de todos los casos hasta ahora referenciados.
Esto sugiere, como los investigadores habían pronosticado, que la incubación de la vECJ puede tardar más tiempo en ciertos grupos de personas. En este paciente varón de 36 años de edad, el genotipo del gen PRNP en el codón 129 es heterocigoto (M/V), mientras que en todos los casos de vECJ anteriormente confirmados el codón 129 era homogéneo (M/M).
Otra conclusión de todo esto es que se pueden “escapar” casos de pacientes asintomáticos con este genotipo y que no se detecten como potenciales transmisores de la enfermedad, lo que agrava todavía más la situación desde el punto de vista de Salud Pública de su transmisión a través de la sangre.
La Agencia Europea de Medicamentos (EMA) y la Administración de Alimentos y Medicamentos de Estados Unidos (FDA) consideran que el riesgo de transmisión de la vECJ a través de concentrados de factor de la coagulación (CFC) derivados del plasma es muy bajo en la actualidad. Sin embargo, se sabe que muchos pacientes con hemofilia utilizaron CFC fabricados con plasma proveniente de donantes infectados con la vECJ (en España fueron 304 hemofílicos los que recibieron concentrados preparados por un conocido laboratorio farmacéutico nacional español a partir del plasma de una donante que fallecía posteriormente en 2005 a causa de la vCJD). En el Reino Unido, se referenció también que tras una autopsia, se descubrió que un paciente hemofílico que había recibido factor VIII plasmático obtenido a partir de donantes asintomáticos de la vECJ, presentaba signos de la enfermedad en el bazo, aunque no había presentado síntomas de la enfermedad [Peden, 2010].
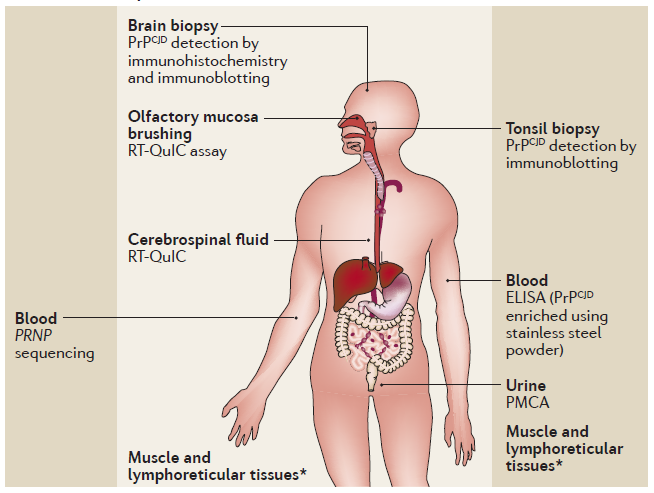
La Federación Mundial de Hemofilia seguirá monitorizando la situación, aunque de momento poco se puede hacer. En la actualidad se están ensayando nuevos métodos de diagnóstico [Zanusso, 2016] que puedan detectar, como hacemos ya con algunos virus, la presencia de priones en la sangre de los posibles donantes portadores asintomáticos de la vECJ.
Fuentes:
Douet JY, y col. Leukoreduction and blood-borne vCJD transmission Risk. Curr Opin Hematol 2015;22:36-40. Disponible en:
World Federation of Hemophilia, 2016. Disponible en:
http://www.hemophiliaworld.org/es/2016/04/vcjd-case-reported-in-patient-with-a-different-genotype/
Postura de la EMA respecto a medicamentos actuales derivados del plasma.
Disponible en: http://www.ema.europa.eu/docs/en_GB/document_library/Position_statement/2011/06/WC500108071.pdf
Postura de la FDA respecto a productos actuales de FVIII derivados del plasma.
Disponible en: http://www.fda.gov/BiologicsBloodVaccines/SafetyAvailability/BloodSafety/ucm095107.htm
Peden A, y col. Variant CJD infection in the spleen of a neurologically asymptomatic UK adult patient with haemophilia. Haemophilia 2010;16:296–304. Disponible en: http://onlinelibrary.wiley.com/doi/10.1111/j.1365-2516.2009.02181.x/epdf
Zanusso G, y col. Advanced tests for early and accurate diagnosis of Creutzfeldt–Jakob disease. Neurology 2016;12:325-333. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/27174240